Śpiący z otwartą buzią, pochrapujący maluch może wyglądać uroczo. Jeśli jednak taki stan utrzymuje się pomimo braku kataru, może wskazywać na bezdech senny. To groźna choroba, wymagająca leczenia – na dłuższą metę prowadzi nawet do zaburzeń rozwoju.
Przerwy w oddychaniu podczas snu zdarzają się u każdego człowieka – nawet u zdrowego dziecka. Zwykle nie trwają dłużej niż 15 sekund i są tak sporadyczne, że otoczenie ich nie zauważa. Problem pojawia się, gdy mamy do czynienia z bezdechem sennym – długotrwałymi i nieregularnymi przerwami w oddychaniu. Praktycznie zawsze poprzedza je chrapanie.
Czy chrapanie u dzieci jest groźne?
Oddech zdrowego dziecka podczas snu jest praktycznie niesłyszalny. Maluch powinien spać z zamkniętą buzią i bezgłośnie oddychać przez nos. W okresach infekcji i kataru oczywiście jest inaczej – dziecko często śpi z otwartą buzią, ponieważ nie może oddychać przez zatkany nos. Jednak chrapanie przy braku infekcji to zjawisko niepokojące, świadczące o zaburzonym przepływie powietrza przez drogi oddechowe.
Chrapanie jest objawem nadmiernego zwężenia dróg oddechowych. Często ma związek z przerostem migdałków podniebiennych lub migdałka gardłowego. Niepokojące nocne odgłosy to wynik wibracji, w jakie wprowadzane są tkanki, gdy mięśnie tylnej ściany gardła i podniebienia miękkiego wiotczeją i opadają ku dołowi. Chrapanie samo w sobie nie stanowi bezpośredniego zagrożenia dla zdrowia i życia dziecka. Nie jest sklasyfikowane jako jednostka chorobowa. Może być jednak początkiem schorzenia nazywanego obturacyjnym bezdechem sennym (OBS). Nieleczony, stan ten doprowadza do groźnych powikłań.
Bezdech senny u dzieci
Podczas gdy chrapanie pojawia się, gdy światło dróg oddechowych jest zawężone, bezdech senny występuje przy całkowitym jego zamknięciu. Następuje trwająca kilkanaście sekund przerwa w oddychaniu, zakończona gwałtownym wdechem, któremu towarzyszy mikrowybudzenie. Obturacyjny bezdech senny zazwyczaj daje o sobie znać pomiędzy 3. a 7. rokiem życia dziecka. Oprócz chrapania, pojawiają się następujące objawy:
- Niespokojny sen, częste wybudzenia
- Trudności z nabraniem powietrza
- Kaszel
- Oddychanie ustami
- Pocenie się podczas snu
- Zmęczenie i rozdrażnienie w ciągu dnia, płaczliwość
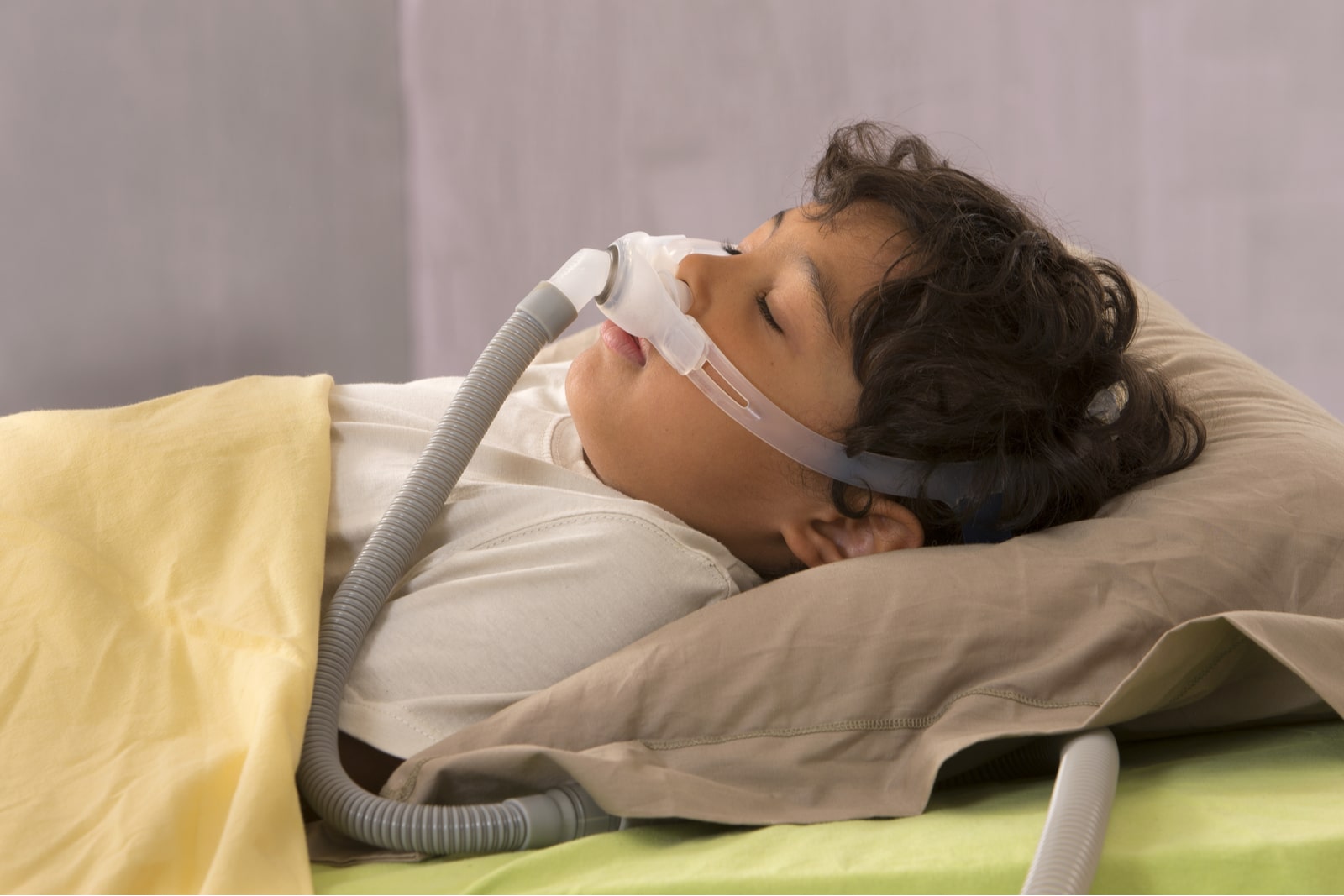
Bezdech senny jest u małych dzieci bardzo niebezpieczny. Organizm zmagający się z tą chorobą jest niedotleniony, a sen nie przynosi spodziewanej regeneracji. W początkowym etapie prowadzi do osłabienia koncentracji, kłopotów z nauką i problemów w relacjach z rówieśnikami. Nieleczony, może nawet prowadzić do zaburzeń w rozwoju: upośledzenia wzrostu, chorób układu oddechowego i układu krwionośnego.
Chrapanie i bezdech senny a otyłość u dzieci
Badania wykazały, iż u dzieci otyłych ryzyko rozwoju zespołu obturacyjnego bezdechu sennego jest 20-krotnie wyższe niż u maluchów o prawidłowej masie ciała (1). Podobnie jak w przypadku dorosłych, nadmiar tkanki tłuszczowej powoduje zmiany anatomiczne zaburzające drożność gardła. Depozyty tłuszczu z jednej strony odkładają się w mięśniach gardła, a z drugiej – uciskają drogi oddechowe z tkanki podskórnej szyi. Co więcej, dzieci otyłe wykazują większą skłonność do przerostu migdałków podniebiennych. Znaczne otłuszczenie klatki piersiowej, okolic przepony i jamy brzusznej dodatkowo utrudnia oddychanie.
Chrapanie i bezdech senny u dzieci otyłych negatywnie wpływają na ich codzienne funkcjonowanie – i tak już obciążone nadmierną masą ciała i wynikającymi z niej problemami zdrowotnymi. W rezultacie maluch może być niechętny do aktywności, a to tylko pogłębia problem. Pojawiają się problemy emocjonalne, a nawet agresja. Szczególną grupą dzieci otyłych narażonych na bezdech senny są mali pacjenci z zespołem Downa. W ich wypadku chrapanie i obturacyjny bezdech senny diagnozuje się znacznie częściej niż u dzieci bez takiego obciążenia.
Jak zdiagnozować bezdech senny u dzieci?
Pierwszym niepokojącym objawem u dzieci jest chrapanie oraz przerwy w oddychaniu, trwające dłużej niż 10 sekund. Jeśli do tego dochodzą opisane wcześniej symptomy, należy wykonać badanie polisomnograficzne. Mały pacjent podłączany jest przed snem do specjalnej aparatury, która bada m.in. oddech, czynność serca, ruchy gałek ocznych, stężenie tlenu we krwi, ruchy klatki piersiowej i reakcje fizjologiczne na przerwy w oddychaniu. Konieczne jest też wykonanie badania laryngologicznego, podczas którego lekarz oceni stan migdałków podniebiennych i gardłowych. Na podstawie wykonanych badań laryngolog zleca dalsze leczenie.
Leczenie bezdechu sennego u dzieci
W zdecydowanej większości przypadków usunięcie przyczyny chrapania i bezdechu sennego u dzieci przynosi oczekiwaną poprawę. U maluchów jest to najczęściej przerost migdałków podniebiennych. Choć obecnie laryngolodzy raczej odchodzą od ich usuwania na rzecz m.in. podnoszenia odporności, w przypadku groźnych bezdechów sennych zabieg taki może być konieczny. Wskazane jest przy tym wcześniejsze rozpoznanie przyczyny takiego stanu rzeczy, m.in. wykonania testów alergicznych. Często bowiem okazuje się, iż przerośnięte migdałki to reakcja organizmu na nieleczony, alergiczny nieżyt nosa. Wprowadzenie odpowiednich leków może w krótkim czasie przyczynić się do zmniejszenia migdałków.
Jeśli przyczyną bezdechu sennego jest otyłość, rodzice muszą podjąć odpowiednie środki, by pomóc dziecku zredukować masę ciała. Oczywiście powinni to robić pod nadzorem lekarza – źle dobraną dietą mogą bowiem bardziej zaszkodzić niż pomóc. Leczenie otyłości należy zacząć jak najwcześniej – obciążenie organizmu nadmierną ilością tkanki tłuszczowej ma bardzo zły wpływ na zdrowie dziecka.
W leczeniu migdałków podniebiennych wykorzystuje się też specjalne aparaty wspomagające prawidłowe oddychanie podczas snu (tzw. terapia PAP). Ta skuteczna metoda przynosi dużą korzyść, szczególnie gdy leczenie przyczyny problemu (np. otyłości) trwa dłuższy czas. Laryngolog może też skierować malucha na terapię miofunkcjonalną. To rodzaj rehabilitacji w formie ćwiczeń logopedycznych, która ma na celu uformowanie napięcia w obrębie ust, gardła i twarzy.
Po zakończeniu leczenia należy w dalszym ciągu dbać o zdrowie dziecka. Nawet wyleczenie przerostu migdałków nie daje gwarancji, iż problem ten znowu się nie pojawi przy częstych infekcjach. Wskazane jest więc podnoszenie odporności dziecka, dbanie o zdrowe odżywianie i odpowiednią ilość ruchu na co dzień.

